Гнійний ексудат, який знаходиться при гострому гнійному періодонтиті в околоверхушечной області під підвищеним тиском, може переміщуватися за межі ділянки ураження періодонта. У таких випадках ексудат просувається околоверхушечного вогнища за гаверсовым і фолькмановским каналах через кістковомозкове речовина щелепи, через дрібні отвори в компактній пластинці альвеоли до зовнішньої або внутрішньої (піднебінної або язикової) стінці щелепи. При загостренні хронічного періодонтиту гнійний ексудат може пробитися через узуру в стінці лунки, що виникла в результаті гранулюючого періодонтиту (рис. 46). В окремих випадках можливе поширення мікроорганізмів з гнійного вогнища в періодонті в окістя щелепи по лімфатичних шляхах. Рідше зустрічається виникнення гострого періоститу щелепи в результаті подальшого просування інфекції через пошкоджену кругову зв'язку, найчастіше при абсцедуючої формі пародонтозу (маргінальний періодонтит).
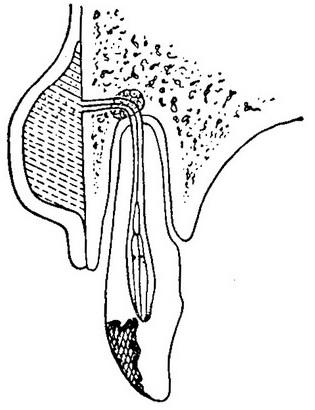
Рис. 46. Схематичне зображення розвитку гострого гнійного періоститу щелепи.
Незначне місце в етіології запальних процесів щелеп займають процеси, що виникли гематогенним шляхом при грипі, висипному і черевному тифі, скарлатині, кору та інших інфекціях, а також контактним шляхом, наприклад при фурункулі на підборідді. Нарешті, запальні процеси в щелепних і білящелепних тканинах можуть розвинутися в результаті травматичного пошкодження щелепно-лицевої області.
З околоверхушечного вогнища гнійний ексудат зрештою пробивається через окістя і слизову оболонку і виливається в порожнину рота.
Незважаючи на ту обставину, що при мікроскопічному дослідженні при гострому гнійному періоститі щелепи має місце витончення, а на окремих ділянках зникнення кортикального шару кістки і прилеглих кісткових балок, а також проникнення гною в кістковомозкове речовина, так само як і гострий гнійний періодонтит, можна охарактеризувати цей процес як остеомієліт щелепи, так як не настає характерних для останнього некрозу кісткової тканини й інших змін.
Гострий гнійний періостит щелепи характеризується в початковій стадії наявністю запального набряку на десні в області хворого зуба, а в подальшому, в залежності від місця прориву гною через кортикальний шар щелепи, наявністю щільного інфільтрату, а потім і флуктуації напередодні порожнини рота, на небі, на дні порожнини рота та інших ділянках.
Болі в зубі поступово, по мірі наростання явищ періоститу, стихають, а при прориві ексудату через кістку різко зменшуються. Це пояснюється переміщенням гнійного ексудату від околоверхушечной області. Процес переміщення гною по гаверсовым і фолькмановским каналах відбувається безболісно. Найбільшу больову чутливість хворий відчуває в період, коли після прориву кортикальної пластинки гній відшаровує від кістки багату нервами окістя (поднадкостнічний абсцес). Біль зменшується після розплавлення окістя і скупчення гною під слизовою оболонкою (підслизовий абсцес) і зовсім стихає, коли гній через свищевое отвір виливається в порожнину рота.
Коллатеральный набряк м'яких тканин при гострому гнійному періоститі щелепи виражений більш значно, ніж при гострому гнійному періодонтиті, і має типову локалізацію. При гострому періоститі, що виник від верхніх різців, характерна припухлість верхньої губи, від іклів і верхніх премолярів - припухлість м'яких тканин обличчя в подглазничной, щічної і виличної областях аж до поширення іноді на нижнє і навіть (рідко) на верхню повіку. При гострому періоститі від верхніх молярів припухлість поширюється на привушно-жувальну область до вушної раковини. У випадках гострого періоститу нижньої щелепи від передніх зубів припухають м'які тканини підборіддя і нижньої губи, від премолярів і молярів - м'які тканини обличчя в області половини нижньої щелепи.
Типовою при гострому гнійному періоститі є також локалізація абсцесу. Так, абсцес на верхній щелепі від других різців і піднебінних коренів премолярів і молярів виникає на небі, оскільки верхівки коренів цих зубів розташовані ближче до неба. В окремих випадках гнійний ексудат від верхніх центральних різців проривається під слизову оболонку переднього відділу дна носової порожнини, а від верхніх молярів - під слизову оболонку гайморової пазухи. На нижній щелепі абсцес від молярів розташовується іноді не з вестибулярної, а з язичної сторони. Іноді гнійний ексудат на нижній щелепі від молярів не обмежується межами альвеолярного відростка, а розташовується на розі і навіть на гілку нижньої щелепи, в результаті чого виникає запальна контрактура жувальної і медіальної крилоподібні м'язів, що веде до обмеження відкривання рота.
При гострому гнійному періоститі щелепи підвищується температура тіла до 37,5-38°С, відзначається загальна слабкість, відсутність апетиту. У більшості випадків спостерігається лейкоцитоз в межах 12·103- 15·103 в 1 мкл; ШОЕ 20-40 мм/год.
Якщо при гострому серозному періоститі можна домогтися розсмоктування інфільтрату різними лікувальними заходами, лікування гострого гнійного періоститу щелепи вимагає розтину гнійного вогнища, де локалізувався абсцес.
Розсмоктуванню інфільтрату може сприяти сухе тепло зігріває мазеві пов'язка на Дубровину. Шкіру в області запального вогнища рясно змащують 4% жовтою ртутною маззю, а поверх неї накладають кілька шарів марлі, попередньо змоченої в 0,5% розчині калію перманганату. Марлю покривають вощеного папером чи клейонкою і шаром вати, після чого пов'язку забинтовують. Зміну пов'язки проводять через 10-12 год. Пов'язка на Дубровину протипоказана при наявності на шкірі слідів йоду щоб уникнути дерматиту. Потрібно хірургічне лікування гострого гнійного періоститу щелепи. Зазвичай внутрішньоротові розрізи поднадкостничных або подслизистых абсцесів до кістки швидко ведуть до затихання гострих явищ, різкого зменшення набряку, падіння температури тіла, поліпшення загального стану хворого.
Розріз м'яких тканин альвеолярного відростка слід проводити в місці найбільшої флуктуації. Довжина розрізу 1,5-2 см. При наявності поднадкостничного гнійника слід розсікти слизову оболонку, підслизову сполучну тканину і окістя, а при підслизовому абсцесі - тільки слизову оболонку (рис. 47, 48).
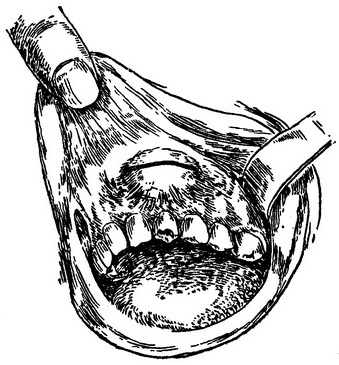
Рис. 47. Лінія розрізу при розтині абсцесу напередодні порожнини рота.
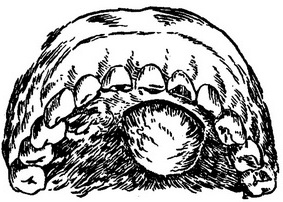
Рис. 48. Лінія розрізу при розтині абсцесу на небі.
При розтині поднадкостничного абсцесу застосовують инфильтрационную анестезію, причому знеболюючий розчин за допомогою тонкої голки вводять під слизову оболонку в шар пухкої сполучної тканини і інфільтрують тканини по наміченій лінії розрізу. Деяка хворобливість залишається, коли розсікається окістя. Абсолютний безболісний ефект досягається при проводниковом знеболюванні. Деякі особливості має знеболювання піднебінного і язичного абсцесів у зв'язку з неможливістю застосування інфільтраційної анестезії з-за відсутності на цих ділянках підслизової сполучної тканини. Знеболювання при таких абсцесах вимагає відповідної провідникової анестезії: при небном абсцесі - ін'єкції розчину у велике піднебінні отвір праворуч або ліворуч і в резцовое отвір, при язычном абсцесі - мандібулярна анестезія.
Для розкриття підслизового абсцесу, при якому гній розташований безпосередньо під слизовою оболонкою, потрібно розітнути тільки тонку слизову оболонку; гарне знеболювання досягається з допомогою заморожування тканин струменем хлоретилу.
Після розтину абсцесу слід запропонувати хворому прополоскати рот 2-3 рази слабким розчином калію перманганату для видалення гною з порожнини рота, а для попередження склеювання країв розрізу і створення кращих умов для відтоку гною ввести в рану на 2-4 год «випускник» із смужки йодоформною марлі.
При правильно проведеному розкритті гнійника в рідкісних випадках через добу після операції доводиться внаслідок виділення гною вдаватися до повторного введення в рану «випускника».
Дренаж околоверхушечной області причинного зуба при цій формі одонтогенного запального процесу відступає на другий план, так як основним вогнищем, вже незалежним від первинного вогнища, стає розташований на поверхні кістки абсцес. Тому видалення причинного зуба при гострому гнійному періоститі щелепи набуває другорядного значення і може бути відкладено до ліквідації гострих явищ. Окремі зуби, з'явилися джерелом цього процесу, можна надалі лікувати і пломбувати, а також резекувати верхівку кореня.
Видалення причинного зуба без одночасного розкриття гнійного вогнища на кістки не призводить до спорожнення останнього і тому є недоцільним і неправильним.
Для зменшення больових відчуттів призначають звичайні антиневралгические кошти, а також сухе тепло на область хворобливих регіонарних лімфатичних вузлів. Прийом амідопірину, ацетилсаліцилової кислоти викликає ущільнення судинних стінок і зниження їх проникності, завдяки чому зменшуються явища ексудації і стихає запальний процес. З тією ж метою показаний прийом всередину 10% розчину кальцію хлориду по 1 столовій ложці 3 рази в день. Слід також призначити сульфаніламідні препарати, а при триваючому наростання запального процесу антибіотики широкого спектру дії.
Широко рекомендований для прийому всередину тетрациклін нерідко викликає алергічні реакції на слизовій оболонці порожнини рота. З фізичних методів лікування можна застосувати також солюкс і УВЧ-терапію.
Слід категорично застерегти рт всякого вискоблювання дна лунки при гострому одонтогенних запальному процесі щоб уникнути порушення реактивного захисного валу навколо вогнища і впровадження мікробів в кістковомозкові простору. Винятком є вишкрібання грануляцій в порожнині піднебінного абсцесу, що виникають при тривалому його існування (підгострий піднебінний абсцес).