Кров дітей періоду новонародженості. Червона кров новонароджених характеризується підвищеним вмістом гемоглобіну і великою кількістю еритроцитів. Кількість гемоглобіну при народженні коливається від 110 до 145% по Салі, що становить 17-24,65% оксигемоглобіну. Кількість гемоглобіну в окремих дітей індивідуально різному; після дуже короткочасного наростання протягом перших годин життя кількість гемоглобіну знижується і до кінця першого тижня життя падає до 90-110%.
Гемоглобін новонародженої дитини в 100, а недоношеної навіть в 200 разів резистентнее по відношенню до N/4 розчину NaOH в порівнянні з гемоглобіном дорослих. Це говорить не лише про кількісні, а й про якісні відмінності між барвником дорослих і дітей. Число еритроцитів у здорових новонароджених в 1-й день життя коливається від 4 500 000 до 7 000000, в середньому близько 6 000000.
Більш високі цифри гемоглобіну і еритроцитів, мабуть, відзначаються у новонароджених при більш пізньої перев'язці пуповини; при ранній перев'язці ці показники нижче. Залежності між початковим вагою дитини і складом червоної крові відзначити не вдається.
Протягом перших 6 - 12 годин життя число червоних кров'яних тілець зазвичай дещо підвищується, а потім систематично починає знижуватися, як це видно з табл. 9, та до кінця 1-го місяця досягає 4 500000-4 600000.
Таблиця 9
Склад крові новонароджених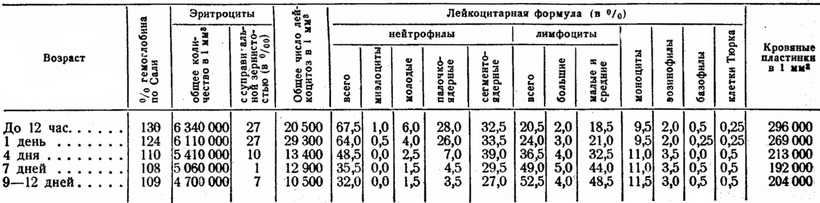
Для червоної крові новонароджених характерні анізоцитоз, деякий макроцитоз, полихроматофилия і ретикулоцитоз. У порівняно невеликій кількості зустрічаються нормобласти і набагато рідше мегалобластов (кольорова табл. IV). Протягом перших днів життя число ретикулоцитів різко знижується, до 5-7-го дня вони часто зовсім зникають із периферичної крові і знову з'являються близько 8-9-го дня життя. Кольоровий показник протягом перших 8-10 днів коливається від 0,9 до 1,3.
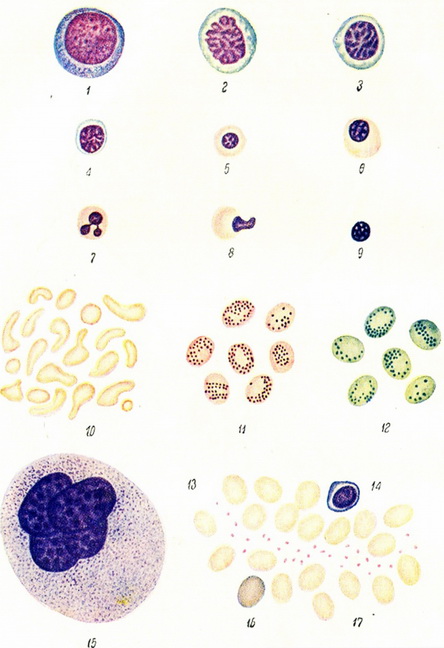
1, 2, 3 - мегалобластов з базофильной протоплазмою; 4 - нормобласт з базофильной протоплазмою; 6, 7, 8 - нормобласти; 6 - макробласт; 9 - «голе» ядро нормобласта; 10 - пойкилоцитоз; 11 - ретикулоцити; прижиттєва забарвлення діамант-крезилблау, докрашено по Романовському; 12 - ретикулоцити (забарвлення діамант-крезилблау); 13 - кров'яні пластинки; 14 - лімфоцити; 15 - мегакариоцит (гігантська кістковомозкова клітина); 16 - поліхромний еритроцит; 17 - нормоцит.
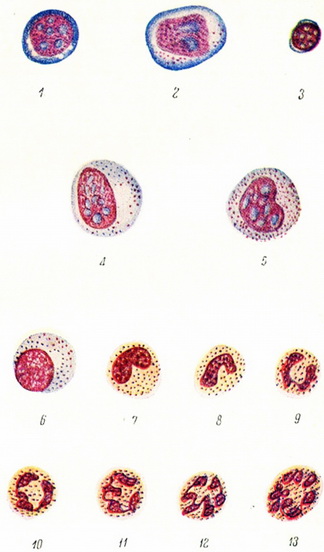
1,2, 3 - миелобласты; 4 - незрілий промиелоцит нейтрофільний; 6 - промиелоцит нейтрофільний; 6 - миелоцит нейтрофільний; 7 - нейтрофіл, юна форма (метамиелоцит); 8 - нейтрофіл, палочкоядерная форма; 9, 10, 11, 12 - сегментоядерние нейтрофіли; 13 - нейтрофіл, дегенеративна форма.
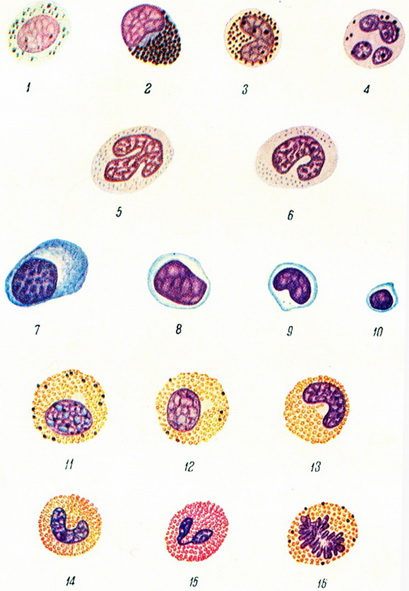
1 - промиелоцит базофильный; 2 - миелоцит базофильный; 3 - миелоцит базофильный; 4 - базофил сегментоядерный; 5 - моноцит; 6 - моноцит; 7 - плазматична клітина; 8 - лімфоцит великий; 9 - лімфоцит середній; 10 - малий лімфоцит; 11 - миелоцит еозинофільний; 12 - миелоцит еозинофільний; 13 - эозинофил, юна форма; 14 - эозинофил, палочкоядернаа форма; 15 - эозинофил; 16 - еозинофільний незрілий миелоцит, стадія поділу.
Число лейкоцитів при народженні досягає 10000-30000; протягом перших годин життя, кількість їх дещо збільшується, а потім починає падати і з 10-12-го дня тримається в межах 10000-12000; коливання кількості білих кров'яних тілець в період новонародженості схильні до значних індивідуальних варіацій. Лейкоцитарна формула дає характерні зміни протягом перших днів життя дитини. Число нейтрофілів, що досягає при народженні 65-66% загального числа білих кров'яних тілець, починає швидко знижуватися, а кількість лімфоцитів (при народженні - близько 16-34%), навпаки, швидко наростає; близько 5-6-го дня життя криві нейтрофілів і лімфоцитів перехрещуються («перший перехрест»), і до кінця місяця перше число доходить до 25-30%, а друге - до 55-60% (рис. 54). В період новонародженості завжди можна зазначити помірний зсув ядерної формули нейтрофілів вліво. Коливання з боку інших елементів білої крові порівняно дуже невеликі.
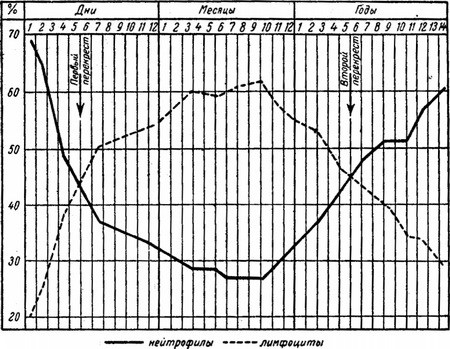
Рис. 54. Перший і другий перехрещення кривий нейтрофілів і лімфоцитів у дітей.
Кількість кров'яних пластинок у новонароджених перших годин життя може коливатися в досить широких межах: від 143 000 до 413 000 і в середньому дорівнює 219000 в 1 мм3 (Голланд). У дітей у віці 7-9 днів життя середнє число тромбоцитів знижується до 164 000-178 000 і знову підвищується до початкової величини в кінці 2-го тижня життя; у дітей у віці 10-12 днів майже завжди пластинки бувають різної величини (анізоцитоз пластинок) і форми. Порівняно часто трапляються погано окрашивающиеся гігантські форми.
Стать дитини помітно не позначається на кількісній і якісній картині всіх формених елементів крові.
Сутність факторів, які викликають зазначені вище зрушення з боку морфологічних особливостей крові у дітей періоду новонародженості, поки остаточно не встановлена.
Наявність великого числа еритроцитів, підвищена кількість гемоглобіну, анізоцитоз, поліхромазія, велика кількість молодих форм червоних кров'яних тілець (ретикулоцитів і нормобластів) вказують на посилений у новонароджених гемопоез і пов'язане з цим поступлення в периферичну кров, поряд з нормоцитами, також і молодих, ще не зовсім дозріли формених елементів.
Однієї з найбільш істотних причин цього треба вважати недостатнє постачання плода киснем в період внутрішньоутробного розвитку. Для стану аноксемии характерні збільшення кількості гемоглобіну і еритроцитів, лейкоцитів і нейтрофільоз. З моменту встановлення постійного кровообігу усувається кисневе голодування, а отже, зникає необхідність ів компенсаторному пристосуванні організму - посиленому надходження еритроцитів у периферичну кров; значна частина червоних кров'яних тілець руйнується, що викликає тимчасову билирубинемию, безперечно має значення в патогенезі фізіологічної жовтяниці новонароджених.
Важче піддаються поясненню зміни з боку лейкоцитарної формули; найбільш характерним треба вважати відносний і абсолютний нейтрофільоз зі зсувом вліво; аналогічна картина з боку нейтрофілів спостерігається і у вагітної жінки до моменту народження дитини. Для пояснення цієї аналогії запропонована «гормональна теорія», за якою гормони материнського організму, надходячи диплацентарно в плід, викликають у останнього такі ж зміни, як і в організмі матері. До явищ цього порядку слід віднести збільшення надниркових залоз і матки, набрякання грудних залоз і деякі інші аналогічні явища спостерігаються у новонароджених. З припиненням плацентарного кровообігу усувається також і гормональний вплив матері на дитину, зокрема на його гемопоез, що і викликає характерні зрушення з боку гемограми новонародженого.
Первісне наростання кількості лейкоцитів і особливо нейтрофілів у дітей протягом перших годин позаутробного життя навряд чи можна пояснити тільки згущенням крові. Цілком можливо, що позначається родова травма, що викликає руйнування ембріональних вогнищ кровотворення в печінці і селезінці і надходження з них молодих елементів крові в периферичну кров'яне русло. Не можна цілком виключити вплив на гемопоез інших моментів, як, наприклад, розсмоктування внутрішньотканинний крововиливів, всмоктування продуктів розпаду тканин самої дитини в перші дні життя в результаті недостатнього надходження їжі і т. д.
Нарешті, у дітей треба вважати ще зовсім не вивченими механізми нервової регуляції кровотворення і кровераспределения, які і у них, звичайно, повинні чинити істотний вплив на клітинний склад периферичної крові та кісткового мозку, як це визначено доведено новітніми дослідженнями на тварин і деякими спостереженнями у людей (Чернігівський, Ярошевський).
Основним чинником, визначальним зрушення морфологічного складу крові новонародженого, треба вважати недолік кисню. Цим пояснюються і деякі закономірні зміни біохімічного складу крові: зменшення лужного резерву, наростання каталази і залишкового азоту і зниження, ліпази. Але і аноксемия не є єдиною причиною післяпологових змін крові у новонароджених. Може бути, до певної міри остаточно не втратили свого значення й інші, більш старі теорії - механічна, згущення крові, застійна і т. д., що враховують вплив і інших моментів, як видно з їх назв.